近日,61岁的患者谢女士到我院复诊,各项指标良好。一年前,谢女士被诊断为胃早期癌,且病变范围大,胡兵教授团队为其成功实施内镜黏膜下剥离术(endosocpic submucosal dissection,ESD),既完整切除了病变,又为患者保留了完整的消化道结构,避免了全胃切除,保证了术后生活质量。
2023年2月,谢女士因上腹部不适,在当地医院行胃镜检查,检查发现巨大的胃体病变,病检提示:高级别上皮内瘤变。当地医生建议行外科手术进行全胃切除。外科手术带来创伤,全胃切除后生活质量也将下降,患者犹豫再三、多方打听。得知胡兵教授致力于消化道早期肿瘤的内镜诊治,已经成功为数千名消化道早期癌症患者进行内镜下切除手术,患者经推荐求助消化内科胡兵教授。
胡兵教授团队牟一医生给患者进行了针对早癌的精细胃镜检查,检查发现胃体见一巨大的褪色调黏膜隆起,范围累及整个胃体前壁及小弯侧。检查进一步发现,虽然病变范围大,但病变整体只是小结节样改变,充抽气试验证实病变柔软,活检病理提示:腺上皮高级别上皮内瘤变,灶区黏膜内癌形成。
团队结合检查、多次讨论认为,这是一个局限在黏膜层的高分化管状腺癌,可以考虑做内镜下切除(ESD)。然而,该患者病变范围大,预估最长处达10cm,内镜下治疗的病变一般在2-3cm及以下。所以,要保证病变完整切除且不出现并发症,对内镜操作者的经验和技术水平都提出了更高的要求:1、当肿瘤体积较大时,大面积的剥离需要更长的操作时间;2、肿瘤体积大意味着血供更丰富,剥离过程中出血风险增加,一旦发生需要有效的止血技术;3、肿瘤体积过大时,不能完整切除以及术中穿孔的风险也会响应增加。虽然内镜手术难度大,但是和全胃切除手术相比,几乎微创,且显著减少对患者术后生活质量的影响,患者获益更大。经和患者仔细沟通,胡兵教授团队决定为患者实施内镜手术。
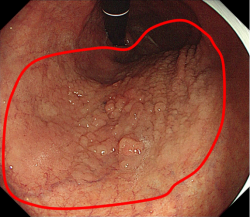
图1 胃镜下白光图
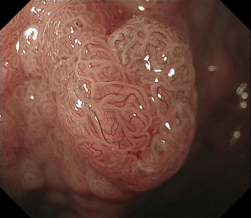
图2 胃镜下NBI放大图
2023年7月11日,经过充分的术前准备,胡兵教授为患者实施了内镜黏膜下剥离术(ESD)。凭借精湛的内镜技术,胡兵教授完整切除病变部位,术中没有出现操作相关并发症。术后24小时,患者饮水饮食;术后5天,患者康复出院。切除病变部位大小约9.8cm*6.0cm,术后病理证实为局限于黏膜层内的胃早期癌。患者不需要进行其他任何辅助治疗。术后3个月、术后1年复查胃镜,创面恢复良好;术后1年复查胸腹部CT,未见肿瘤复发。
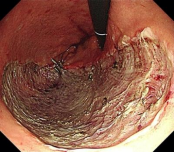
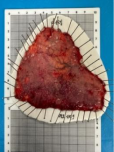
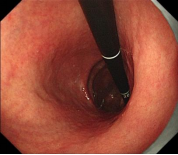
图3 手术创面图 图4 切除的标本 图5 术后1年复查胃镜
胃早期癌是指局限于胃黏膜层及黏膜下层的癌,突破黏膜下层的癌为胃进展期癌。胃早期癌5年生存率可达90%以上,而进展期癌5年生存率不到30%。经过精准的术前诊断,大部分局限于黏膜层的分化型癌都可以考虑使用ESD切除。手术效果与外科手术无异,且更能保留器官完整性、不影响术后生活质量。
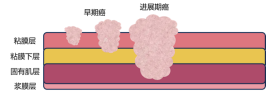
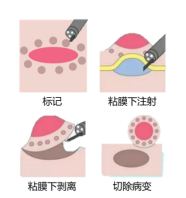
图6 不同分期胃癌示意图 图7 ESD示意图
自2012年起,胡兵教授团队致力于消化道早癌的精准诊断和治疗,积累了丰富的病例和经验,相关技术处于国内领先水平。此次手术的成功实施,再次体现了我院消化内镜中心胡兵教授团队的综合实力,以及不怕困难敢于挑战的华西精神,始终以患者为中心的医者情怀。针对消化道早期癌(包括食管、胃、结直肠),我院消化内科坚持以先进、安全、高效的微创手术方式造福患者。