引言
承办单位:四川省呼吸疾病临床医学研究中心
患者无明显诱因出现双下肢散在红色斑片状结节、皮疹、大小不等,伴疼痛、阵发性连声咳竟是为何?
自发病以来,患者精神欠佳,睡眠、食欲差,大小便正常,体重下降约5kg。
追查患者既往史、个人史、家族史:既往长期在广东打工,在菜市场从事保洁工作,否认工业毒物、粉尘、放射性物质等接触史,无吸烟及饮酒史。平素健康状况良好,否认高血压、冠心病、糖尿病等病史;否认肝炎、结核或其他传染病史。月经规律,经量正常,已绝经,子女身体健康。否认相似家族病史及遗传病史。
体格检查:36.0℃,P:106次/分,R:20次/分,BP:112/72mmHg。神志清楚,慢性病容,皮肤巩膜无黄染黄染,双下肢遗留色素沉着,左小腿可触及一大小约2cm×2cm结节,无压痛,全身浅表淋巴结未扪及肿大,颈静脉无怒张。呼吸节律规整,双肺叩诊呈清音,双肺呼吸音清,未闻及干湿啰音及胸膜摩擦音。心界不大,心率106次/分,心律齐 ,各瓣膜区未闻及杂音。腹部外形正常,全腹柔软,无压痛及反跳痛,腹部未触及包块,肝、脾肋下未触及。移动性浊音阴性。双下肢轻度凹陷性水肿。神经系统查体未见异常。
辅助检查:
2021年1月25日至2月1日在外院住院期间查:
● 血常规:白细胞16.47×109/L,中性细胞比例81%,血红蛋白64g/L,血小板475×109/L;
● 生化:白蛋白27.7g/L,钾2.41mmol/L;
●感染指标:CRP 80.2mg/L,PCT 0.19ng/mL,血沉133mm/h;
● PPD试验(+);
● ANCA两项检测:pANCA(-),cANCA(-);类风湿性关节炎特异性抗体:CCP、AKI均(-);
● 抗核抗体测定:核颗粒型(1:80);
● 肿瘤标志物:(-);
● HIV、乙肝、梅毒:(-);
● 左下肢超声:左下肢动脉粥样硬化声像,左侧下肢静脉血流通畅。
初步诊断:肺部阴影、纵隔淋巴结肿大、皮疹
入院后检查:
●入院(2021-2-3)时血气分析:pH 7.505,pCO2 41.7mmHg,pO2 62.4mmHg,K+ 3.1mmol/L,SBE 9.8mmol/L。
●血常规:白细胞计数13.44×109/L,红细胞计数3.64×1012/L,血红蛋白71.90g/L,血小板计数510.90×109/L,中性粒细胞百分比0.820,淋巴细胞百分比0.140;
● 肝功能十六项:白蛋白29.3g/L,球蛋白42.2g/L;
● 超敏C-反应蛋白(全程) 136.9mg/L,降钙素原0.153ng/ml,血沉:82mm/h;
● 免疫球蛋白三项:免疫球蛋G 18.87g/L↑,免疫球蛋M 1.33g/L;免疫球蛋白E:185.4IU/ml ↑;
● T淋巴细胞亚群分析(含T淋巴细胞亚群绝对计数):CD4+T细胞29.69% ↓,CD8+T细胞39.60%,CD4/CD 80.75,T淋巴细胞绝对计数1170个/μL ↓,CD4+T淋巴细胞绝对计数496个/μL ↓,CD8+T淋巴细胞绝对计数661个/μL。
● 自身抗体十项(-)、补体(-)、呼吸系统肿瘤标志物(-)、血G及GM试验(-)。
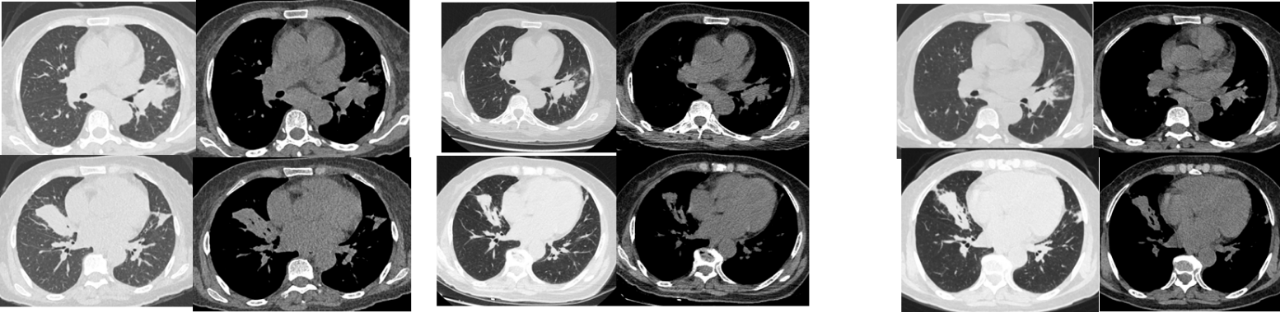
2021年2月9日胸部CT:
支气管镜检查:
右支气管:充血,右中下叶粘膜肥厚,充血水肿,右中叶内侧段可见一类圆形结节完全堵塞管腔,结节带蒂,可活动。
右中叶内侧段结节予圈套器套切,但因管腔小、患者咳嗽明显,无法套除结节,改用活检钳咬取,清除大部分结节,暴露中叶内侧段管腔,可见其内粘膜粗糙肥厚明显,管腔已部分通畅。
病 理
● 右中叶内侧段结节:送检支气管黏膜显急慢性炎伴糜烂,局灶见脓肿形成,符合支气管化脓性炎改变。片内未见肺组织,未见肿瘤及肉芽肿性病变。特殊染色结果抗酸、PAS及D-PAS均支持上述诊断。
● 肺:灰白穿刺组织2条,长0.5-0.7cm,直径0.1cm,全制片:局部肺组织结构消失,见纤维组织增生伴有急、慢性炎细胞浸润,符合炎性假瘤。特殊染色结果抗酸、PAS及D-PAS均支持上述诊断。
● 左小腿皮肤活检:表皮无特殊,真皮浅层小血管周围有少量淋巴细胞浸润;皮下脂肪组织有淋巴细胞及中性粒细胞浸润并中性粒细胞聚集形成微脓肿;未见肉芽肿形成,符合慢性化脓性炎。
讨 论 一
● 陈志霞 教授:
华西医院 放射科
影像学阅片可见右肺中叶、左肺上叶大片实变影,部分病灶边界不清;右肺中叶支气管狭窄,肺门、纵隔见多个肿大淋巴结。上述影像学改变不能除外感染、系统性疾病、肿瘤等可能,影像学表现并无特异性,建议结合患者的临床表现及其它检查综合分析。
● 张晓菊 教授:
河南省人民医院 呼吸与危重症医学科
患者为中年女性,有咳嗽、咳痰、气喘的呼吸道症状,有双下肢皮疹伴瘙痒;实验室检查提示白细胞、血沉、C反应蛋白等炎症指标升高,病理检查提示炎症细胞浸润及化脓性改变,病理亦无肿瘤依据,综上,考虑感染性疾病作为第一诊断,细菌感染可能性较大。
● 蒋莉 教授:
川北医学院附属医院 呼吸与危重症医学科
患者为中年女性,以咳嗽、咳痰、皮疹为主要临床症状,实验室检查提示白细胞升高、炎症指标(ESR、CRP)升高,血常规提示贫血(具体贫血类型不清楚)、白蛋白下降,患者有消瘦,考虑跟疾病消耗有关,IgE升高、肿瘤标志物(-)、自身抗体(-),胸部CT提示右肺中叶、舌叶大片状密度增高影,相关病理提示炎细胞浸润及脓肿形成,无肿瘤依据。患者病变累及肺、皮肤、淋巴结、血液,有多部位损害,结合上述提到的患者病史特点,考虑感染性疾病可能性大。感染的病原菌不支持社区获得性肺炎的常见病原菌,要注意特殊病原菌感染的可能,如结核、非结核是慢性消耗性感染性疾病比较常见的病原菌,但对于该患者,NTM不能完全解释患者的病情全貌。此外,还需要注意真菌感染可能,尤其是东南亚、两广地区常见的马尔尼菲篮状菌,除马尔尼菲篮状菌,还需要警惕组织胞浆菌病等其他真菌感染的可能,但目前依据均不足。不管患者是何种病原菌感染,我们需要进一步了解患者感染背后的原因,是否存在免疫低下的宿主因素,如淋巴瘤、γ干扰素免疫缺陷、肺癌、自身免疫性疾病等,患者CD4、CD8低,要注意γ干扰素免疫缺陷的可能,目前淋巴瘤、肺癌、自身免疫性疾病依据不足。建议进一步完善相关病原学以及免疫缺陷疾病的相关检查。同时患者还存在贫血、低蛋白血症、低钾血症等诊断,建议完善相关检查进一步查找贫血的原因。
● 李万成 教授:
成都医学院第一附属医院呼吸与危重症医学科
患者为中年女性,皮疹、咳嗽、气喘为主要临床表现,胸部CT提示肺部团块阴影、纵隔淋巴结肿大,白细胞升高、炎症指标(ESR、CRP)升高,病理提示急慢性炎细胞浸润并脓肿形成,有多系统损害的表现,考虑感染性疾病,细菌感染的可能性大,此外,还需要警惕真菌感染的可能。除了考虑患者是感染性疾病以外,还需要注意患者有无免疫功能的缺陷,如γ干扰素抗体免疫缺陷是单核巨噬细胞功能低下所导致。
诊治经过—第一次住院(2021年2月3日-2021年2月10日)
病原学:
● 血清真菌(1-3)-β-D葡聚糖:148.31,血清GM 0.586;
● 肺泡灌洗液涂片:未找到抗酸杆菌、细菌、真菌;
● 肺泡灌洗液新型隐球菌荚膜抗原测定:阴性;
● 肺泡灌洗液真菌(1-3)-β-D葡聚糖:<10;
● 肺泡灌洗液GM试验:0.549;
● 肺泡灌洗液NGS:检出分枝杆菌属,序列数6;
● 左小腿皮肤活检NGS:结核分枝杆菌属,耐药基因检测阴性。
● 治疗:阿奇霉素片、盐酸乙胺丁醇片、利福平胶囊、盐酸莫西沙星片
诊治经过—第二次住院(2021年2月25日-2021年3月12日)
患者口服利福平、莫西沙星、乙胺丁醇、阿奇霉素治疗2周,仍有咳嗽、咳白色粘痰,偶有咳黄痰。
新出现双侧小腿疼痛肿胀,查体:双小腿屈侧皮肤可见大片状红斑,右侧大小约10×6cm,左侧大小约5×5cm,表面红肿热痛,可触及皮下硬结。
CRP:68.8mg/l,血沉:102mm/h,WBC:9.91×109/L,N:0.484,Hb 63.5g/L。
痰培养:咽部菌群伴少量G-杆菌混合生长,培养出真菌;余(-)。
2021年2月26日复查胸部CT,与2021.2.9 CT旧片比较,右肺中叶、左肺上叶舌段病灶较前稍增大。
患者2月27日、2月28日出现发热,最高体温39.5℃,伴有畏寒、寒战;
骨髓细胞形态学:考虑反应性骨髓象,NAP积分:304分(参考区间35-100);病理:考虑感染所致骨髓象;
2021-3-4行纤支镜检查:右中叶内侧段可见1个黑色类圆形结节堵塞管腔50%,右肺门淋巴结轻度增大并数个融合;诊断:纵隔淋巴结肿大,淋巴结瘘型支气管结核?
肺泡灌洗液NGS:检出胞内分枝杆菌。
EBUS-TBNA 7#:大片炎性渗出物的背景下可见少量上皮细胞,周围大量急慢性炎细胞浸润;免疫组化结果:CD68(组织细胞+),CD20(+),CD3(+),CD21(+),CK(残存上皮+),Ki-67(未见异常表达),抗酸(-),特染PAS(-),特染D-PAS(-);结合形态学和免疫组化,结果支持炎症性病变诊断病理检查结果。
右中叶肿物:黏膜慢性重度活动性炎,未见干酪样坏死及多核巨细胞;免疫组化结果:CD3(+,示正常T淋巴细胞),CD20(+,示正常B淋巴细胞),CD21(-),CK(+,示支气管粘膜),CD68(灶+),Ki-67(+5%)。免疫组化结果支持原诊断。
诊断:播散性非结核分枝杆菌病(肺、皮肤)
治疗:出院后予阿奇霉素片、盐酸乙胺丁醇片、利福平胶囊、盐酸莫西沙星片、美罗培南治疗。
诊治经过—第三次住院(2021年4月23日-2021年5月21日)
患者4月20日新出现颏下、右侧颌下新发皮下硬结,伴触痛;B超:双侧颈部皮下多发低回声团,考虑肿大淋巴结。
胸部CT:2021年4月25日胸部CT与2021-02-26CT比较,右肺中叶、左肺上叶炎性病灶较前吸收,两侧胸膜腔积液消失,余大致同前。
全身骨显像:全身骨像完整、显影基本清晰。颅骨、胸骨、多根肋骨、左侧髂骨、右侧前臂上段、右侧股骨上段、双侧踝关节见小片状的显像剂异常浓聚影。其余诸骨显像剂分布未见明显异常改变。双肾显影,膀胱排空良好。以上诸骨代谢活跃,结合病史考虑特殊菌感染所致可能性大,建议治疗后复查。
住院期间,患者双手及右踝、背部、颜面部可见多处新发红色皮疹,无明显疼痛,颏下、右侧颌下皮下硬结疼痛,右眼充血、红肿、疼痛。
讨 论 二
● 贺建清 教授:
华西医院 呼吸与危重症医学科
患者中年女性,以皮疹,咳嗽、气喘为主要临床症状表现,影像学表现为肺部团块阴影、纵隔淋巴结肿大,实验室检查提示炎症指标升高,病理提示急慢性炎细胞浸润并脓肿形成,总结患者病史特点,目前考虑感染性疾病可能性大。患者反复感染,且为特殊病原菌感染,有多个系统损害,需要考虑患者是否存在免疫缺陷的可能,如抗γ干扰素自身抗体免疫缺陷,是否有淋巴瘤、结节病等导致免疫力低下的疾病存在。
患者进一步行颈部肿物活检:
● 右颈部肿块穿刺物培养:马尔尼菲篮状菌;
● 右颈部肿块真菌培养及鉴定(皮肤科真菌实验室):马尔尼菲篮状菌生长;
● 右颈部肿块分枝杆菌基因检测报告:检测出结核分枝杆菌,对阿米卡星、卡那霉素、卷曲霉素耐药;
● (下颌肿物)淋巴组织增生,见较多中性粒细胞浸润,片内未见癌;特殊染色结果Ag、PAS支持上述诊断。
讨 论 三
● 吕晓菊 教授:
华西医院 感染性疾病中心
患者无HIV、无糖尿病,未使用过免疫抑制剂,无肿瘤依据,目前患者免疫缺陷的原因尚不明确。γ干扰素抗体可以弱化吞噬细胞的功能,注意完善相关检查了解患者有无γ干扰素免疫缺陷可能。对于存在免疫缺陷的患者,要考虑综合治疗,一方面是针对病原菌的治疗,另一方面是针对γ干扰素抗体的治疗,激素、免疫抑制剂或生物制剂的治疗均需要考虑。
● 邓静敏 教授:
广西医科大学第一附属医院 呼吸与危重症医学科
患者先后或同时罹患不同的感染,特别是一些特殊病原菌的感染,包括非结核分枝杆菌,马尔尼菲篮状菌等。这让我们想到患者是不是存在某种免疫缺陷。给患者做了抗γ干扰素抗体,结果是阳性。️从现有病史资料上来看,患者表面上不存在有免疫功能低下的情况,比如H I V阴性,无糖尿病、肿瘤以及风湿免疫疾病,无使用广谱抗生素、激素、免疫制剂等情况,无粒细胞、淋巴细胞低下的情况,血清免疫球蛋白水平也不低。从表面上看,该患者免疫功能是正常的,但实际上是不正常的。抗干扰素抗体阳性可弱化巨噬细胞的功能,通过Stat1,抑制lL-12,导致患者机会性感染的几率升高。从我们这几年的经验来看,如果一个病人合并TM、NTM等特殊感染,而他的H I V阴性,那还是需要警惕有无抗干扰素抗体阳性的情况。在临床实际工作中,面对这样的免疫功能缺陷的患者,首先是针对他所罹患的特殊感染进行处理,这些特殊感染常常是播散性的,可累及肺、骨、淋巴结等,所以治疗常常是长期的、花费和治疗难度均大,临床医生不仅要处理肺部的情况,同时还要处理骨、淋巴结等受累部位的伴随症状,因此需要具有综合的内科基础。其次就是怎么去处理抗干扰素抗体阳性,从根本上改善病人免疫缺陷的情况,这样病人才不会反复罹患特殊感染。针对这个抗体阳性的治疗,目前我们正在探索用激素或者是免疫制剂的治疗。
治疗调整,针对NTM及TM治疗方案:
亚胺培南西司他丁、阿奇霉素、莫西沙星片、利奈唑胺片、阿米卡星、乙胺丁醇、
异烟肼、利福平、两性霉素B抗真菌感染
后续治疗(门诊):2021年5月21日后(胸部CT)
全身骨显像:2021年8月10日
与2021-4-29片对:原颅骨、胸骨、多根肋骨、左侧髂骨、右侧前臂上段、右侧股骨上段、双侧踝关节的小片状的显像剂异常浓聚影较前明显变淡,部分消失,未见异常新发病灶。
但患者一直有明显恶心、呕吐、食欲明显减退,明显乏力、肢端麻木;
2021年11月16日,出现右眼朦、眼红、畏光流泪。
讨 论 四
● 雷玲教授:
广西医科大学第一附属医院风湿免疫科
抗γ-干扰素自身抗体为B细胞产生的IgG,其中以IgG4和IgG1居多,对于抗γ-干扰素免疫缺陷合并感染的病人,建议以抗感染为主,目前对抗γ-干扰素本身的相关治疗研究较少,如需治疗,可以选择激素、环磷酰胺、环孢素、他克莫司等药物。
● 李霞 教授:
广西医科大学第一附属医院 眼科
患者眼部改变考虑免疫损害、免疫相关结膜炎,为I型、IV型变态反应引起,予他克莫司滴眼液治疗阻断相关免疫反应,治疗后患者明显好转,进一步证实患者眼部改变为免疫损害所导致,眼部免疫损害考虑与患者自身免疫缺陷有关。
治疗调整:
加用甲泼尼龙;
继续:异烟肼、乙胺丁醇、利奈唑胺、阿奇霉素、伏立康唑抗NTM、TM;
加用他克莫司滴眼液滴双眼治疗,治疗后明显好转。
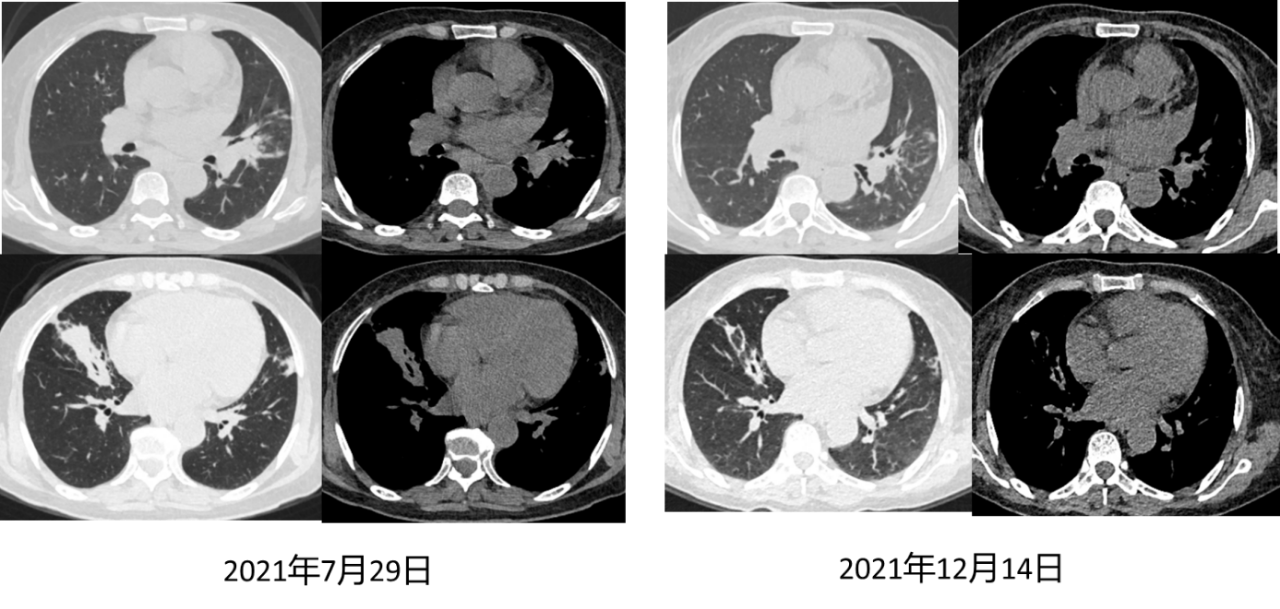
2021-12-14胸部CT与2021-07-29 CT比较,右肺中叶、左肺上叶病灶较前吸收减少,肺门、纵隔淋巴结较前缩小,余所见大致同前。
最后诊断:
1. 播散性非结核分枝杆菌病
2. 播散性马尔尼菲篮状菌病
3. 结核病
4. 结节性红斑
5. 重度贫血
6. 低蛋白血症
治疗与转归:经激素、异烟肼、乙胺丁醇、利奈唑胺、阿奇霉素、伏立康唑治疗后,患者疾病好转。
本例诊疗过程中的要点总结和临床启发:
1. 在临床上,若我们遇到特殊感染或反复感染的患者,但患者本身H I V阴性,无糖尿病、肿瘤以及风湿免疫疾病,无使用广谱抗生素、激素、免疫制剂等情况,无粒细胞、淋巴细胞低下等免疫低下的情况,我们需要考虑γ干扰素免疫缺陷等自身免疫功能缺陷的问题。
2. 抗γ-干扰素自身抗体导致免疫缺陷伴随着细胞内感染,并有较高的死亡率。
3. 抗-IFN-γ抗体患者常常合并机会性感染,最常见的感染是非结核分枝杆菌、马尔尼菲篮状菌,其次是隐球菌、组织胞浆菌病、洋葱博客霍尔德菌等。
4. 抗-IFN-γ抗体患者常常是播散性感染,可以有全身的损害,包括肺、支气管、皮肤、骨、关节、淋巴结等。
5. 抗γ-干扰素自身抗体引起的免疫损害机制尚未完全明确,免疫损害可累及皮肤、眼等多个部位。
6. 大多数治疗是针对性抗感染治疗,对于抗γ-干扰素自身抗体目前没有标准治疗方案,对此疾病还需要不断研究及探索。