近日,四川大学华西医院胆道外科周荣幸副教授联合超声科张静漪副教授、麻醉科华玉思主治医师、老年医学科邹雨珮教授进行多学科团队协作,率先实现了一期经皮经肝胆道镜取石术(one-step PTCS)的“四不管”突破,即麻醉时不进行气管插管、术中不安置尿管和胃管、术后不携带胆道引流管。经查阅相关文献及报道,此次为全球首例一期PTCS手术治疗复杂肝胆管结石实现“四不管”的病例。
突破PTCS禁区,实现手术“四不管“
患者袁婆婆78岁,因肝内外胆管结石曾经经历过3次开腹手术。这次因突发腹痛14h前来周荣幸副教授处就诊。经周荣幸副教授仔细检查评估,她患有胆总管结石,需要再次进行手术。虽然这是一个微创手术—PTCS,即通过一个1cm的小通道进行取石,
PTCS应用于胆道疾病的诊疗以来,经过40多年的发展已经被证明为是一种微创、安全、简单有效且重复性好的手术方法,但仍存在诸多痛点,“例如相关指南文献均推荐手术需在气管插管全麻下进行,伴有严重心肺功能不全的患者被列为手术绝对禁忌范围,而袁婆婆年岁已高,心肺功能差,麻醉及手术风险高,” 周荣幸副教授表示,需要重新调整手术方案。为此经过经多学科讨论后决定使用椎旁神经阻滞联合小剂量静脉镇静、镇痛,全程保留自主呼吸,避免气管插管可能导致的呼吸道损伤、喉头水肿等呼吸道并发症,影响术后呼吸功能。
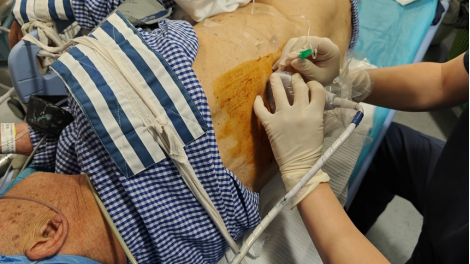
手术当日,周荣幸副教授团队以肝门部胆管作为目标胆管进行穿刺建鞘,从而实现快速取石。按照多学科团队的计划,在未进行气管插管且保持意识清醒的情况下,袁婆婆在术中全程保持着平稳的生命体征和良好的精神状态,即使在术中因为一些尺寸较大的结石需要使用气压弹道碎石机的过程中也未明显不适,甚至在术中和手术结束后与在场的医生、护士们都能一直进行应答自如的交谈。40分钟后手术顺利完成。
周荣幸副教授介绍到,此次手术除了在非气管插管状态下进行手术外,多学科团队还在术中还未予袁婆婆安置尿管、胃管,术后也通过置入胆道封堵器代替了外置胆道引流管,“不仅减少了相关并发症,缩短了患者术后康复时间延长,还提高了患者生活质量,成功完成了全球首例“四不管”PTCS。“
术后1日,袁婆婆精神良好,已经恢复了肠内营养,没有明显腹痛等不适。当被问及手术感受时,袁婆婆竖起大拇指表示:“手术过程中并没有什么不舒服,术后切口也没有很明显的疼痛,手术结束当晚就喝了水,术后第1天上午就可以下床了,更神奇的是身上竟然没有引流管限制我活动,这次手术相比于之前经历的几次开腹手术简直轻松太多了!”术后第3天,袁婆婆复查超声及腹部CT后未见肝周积液及结石残留,于术后4日顺利出院。
多学科合作,实现该手术“三最”目标
近年来,周荣幸副教授团队一直从临床及患者需求入手,致力于推动PTCS手术技术与围术期管理的进步,前期与超声科张静漪教授协作开创了肝门部胆管穿刺、胆管间穿刺等新技术,并且在常规建鞘过程中将指南中推荐的14-Fr操作鞘更换为管径更大的18-Fr操作鞘,从而提出“one tunnel in, all figured out”的目标理念,实现通过一次穿刺尽量处理更多胆管,极大地提升了取石效率,减少了短期内二次手术的概率,并在此基础上进一步提出了“四不管”的突破。
对于尿管和胃管,取石效率的提升大大缩短了手术时间,更大管径的操作鞘也保证了灌洗液体外流出道更加通畅,从而降低了灌洗液进入肠道及循环系统的压力,并且在超声引导及直视观察的安全操作下,实现精准控制术中输液量、冲水量及出血量,实现PTCS手术常规不需安置尿管和胃管的突破;
对于胆道引流管,既往指南推荐一期PTCS术后需常规携带胆道引流管1月余,但随着技术的不断改进,为了减少引流管的相关风险及提高患者生活工作质量,周荣幸教授在此前已实现术后2周拔管的基础上进一步将胆道封堵技术代替引流管用于那些胆汁内无血无脓、颜色清亮且不伴有明显胆道狭窄的患者,实现术后0引流管的突破;
对于气管插管,在超声引导下无需暂停呼吸完成目标胆管精准快速穿刺的基础上,周荣幸教授与麻醉科华玉思团队协作将已经成熟的椎旁神经阻滞应用到全麻风险高危患者的PTCS手术镇痛中,手术全程患者都保留自主呼吸,术中耐受良好,术后反馈极佳,实现一期PTCS在无气管插管局麻条件下成功操作的突破。
“四不管”的改进不仅降低了PTCS的手术风险、提高了取石效率,还实现了围术期的加速康复,同时突破指南的禁忌扩宽了手术适应人群,进一步推动PTCS实现最小手术创伤、最好取石效率、最大功能保护的“三最”目标。
